Supporting materials
Cómo funcionan los test COVID-19
Download
Download this article as a PDF

El siguiente texto fue adaptado de un artículo en la revista BMJ y explica por qué es necesario ser cuidadosos al momento de interpretar los resultados de un examen médico.
Cuando el resultado de un examen médico resulta negativo significa que no posees cierta enfermedad, ¿cierto? Error: esto depende de la tasa de falsos negativos del test y de tu riesgo individual.
El testeo de COVID-19 comenzó a resonar en todo el mundo, luego de que el director de la Organización Mundial de la Salud aconsejara a los países a ‘testear, testear, testear’.
El acceso a la información del genoma completo del virus COVID-19 desde el comienzo de la pandemia, facilitó el desarrollo de pruebas de detección del ARN viral.[1] Mediante el uso de la reacción en cadena de la polimerasa con retrotranscripción (RT-PCR del inglés ‘reverse-transcriptase polymerase chain reaction’), se crearon múltiples ensayos con diferentes genes diana.[2] Dichas pruebas de detección de ARN viral, también conocidas como test de PCR, utilizan muestras obtenidas a partir de hisopados con el fin de detectar las infecciones en curso. Mira el material adicional para aprender con más detalle de cómo funcionan estas pruebas de COVID-19.
El propósito de los test de COVID-19 es identificar a los individuos infectados para que puedan aislarse, evitando la diseminación del virus.[3] Además, permite encontrar a las personas que han sido expuestas[4] y provee información sobre las tasas de infección regional y nacional, necesaria para realizar intervenciones en salud pública. Sin embargo, a menudo existe incertidumbre al momento de tomar buenas decisiones en la manera en que se utilizan estas pruebas.
Ningún test clínico tiene un resultado 100% preciso. Los test pueden arrojar falsos positivos (cuando el resultado es positivo pero la persona no tiene la enfermedad) o falsos negativos (cuando se obtiene un resultado negativo en una persona que sí posee la enfermedad). Es por ello que resulta importante conocer los términos “sensibilidad” y “especificidad” en el caso particular de cada test.
La sensibilidad se refiere a la tasa de verdaderos positivos (es decir, la proporción de personas enfermas cuyos exámenes de diagnóstico arrojaron un resultado positivo).
La especificidad hace referencia a la tasa de verdaderos negativos (es decir, la proporción de personas no enfermas cuyas pruebas resultaron negativas). Estos términos, los cuales pueden ser confusos, están resumidos en la Tabla 1.
| Medición precisa | Definición | Fórmula |
|---|---|---|
| Verdaderos positivos (VP) | Personas enfermas que dieron positivo en su prueba diagnóstica | VP |
| Verdaderos negativos (VN) | Personas no enfermas cuyas pruebas diagnósticas dieron un resultado negativo | VN |
| Falsos positivos (FP) | Personas no enfermas que arrojaron un resultado positivo en su prueba diagnóstica | FP |
| Falsos negativos (FN) | Personas enfermas cuyo resultado de la prueba diagnóstica fue negativo | FN |
| Tasa de verdaderos positivos (TVP) | Sensibilidad: proporción de personas enfermas que han tenido pruebas diagnósticas positivas | VP/(VP+FN) |
| Tasa de verdaderos negativos (TVN) | Especificidad: proporción de personas no enfermas que tienen un resultado negativo en su prueba de diagnóstico | VN/(FP+VN) |
| Tasa de falsos negativos (TFN) | Proporción de personas enfermas que tienen un resultado negativo en la prueba de diagnóstico | FN/(VP+FN) |
| Tasa de falsos positivos (TFP) | Proporción de personas no enfermas que tienen un resultado positivo en las pruebas de diagnóstico | FP/(FP+VN) |
A partir de las fórmulas en la tabla, se puede observar que la sensibilidad y la especificidad están estrechamente relacionadas a la tasa de falsos negativos y la tasa de falsos positivos. Si una prueba tiene una sensibilidad del 70%, significa que la tasa de falsos negativos es 100-70=30%. Si la especificidad es del 95%, la tasa de falsos positivos es 100-95=5%.
Entonces, ¿Cuán precisas son las pruebas de PCR/ARN viral a partir de hisopados para detectar COVID-19? Los estudios han demostrado que la precisión depende de varios factores: la etapa de la enfermedad (la cual afecta el número de partículas virales en el cuerpo y por lo tanto, la facilidad con la que pueden ser detectados),[6] el sitio en el cuerpo desde donde se toma la muestra y la calidad del muestreo. En un estudio se observó que la sensibilidad del test PCR/ARN viral en 205 pacientes fue del 63% en hisopados nasales, pero solo del 32% en hisopados de garganta.[7] Aunque las cifras varían de un estudio a otro, en este artículo se utiliza un valor aproximado de 70% para la sensibilidad y de 95% para la especificidad, los cuales concuerdan con las estimaciones actuales.[8]
La interpretación del resultado de un test no sólo depende de la precisión del test en sí mismo, sino también de la probabilidad de tener la enfermedad previamente al test. La probabilidad previa al test es simplemente la probabilidad que tiene una persona de estar enferma antes de haber sido testeada, lo cual depende de diversos factores, incluyendo los síntomas y la prevalencia global de la enfermedad.
Cuando las personas no consideran la probabilidad previa al test al momento de interpretar el test y sólo se enfocan en el resultado, se pierde una parte fundamental de la información. De hecho, esta es una falacia lógica conocida como ‘negligencia de la frecuencia base’, muy común en las interpretaciones estadísticas. En este caso, la frecuencia base hace referencia a la probabilidad previa al test.
Los médicos estiman las probabilidades previas al test inconscientemente durante su trabajo diario y utilizan estas estimaciones en el diagnóstico de los pacientes. Sin embargo, frente a una enfermedad nueva y poco familiar como es el COVID-19, esta estimación intuitiva es menos confiable y por lo tanto los médicos clínicos utilizarán información específica para estimar la probabilidad previa al test, incluyendo:
El efecto de la probabilidad previa al test sobre el significado del resultado de un test está demostrado en el siguiente caso (ver recuadro de texto). Como aclara este ejemplo, un único test con resultado negativo no es confiable si la probabilidad previa al test es alta.
En el pico de COVID-19 de enero 2021, una médica de familia de 52 años de Londres desarrolló tos, fiebre intermitente y no se sentía bien. En el segundo día de su enfermedad, se realizó una prueba de COVID-19, la cual fue negativa. Su tos y fiebre persistía, pero se sentía lo suficientemente bien para volver al trabajo. ¿Qué debería hacer?
La probabilidad previa al test es alta en una persona como esta médica, la cual tiene síntomas típicos de COVID-19, riesgo de exposición debido a su ocupación y trabaja en una región con alta prevalencia (Londres). Se podría estimar que la probabilidad previa al test de tener COVID-19 es de un 80%. Si ella se hace un test PCR/ARN viral y recibe un resultado negativo, todavía tiene un 56% de posibilidad de tener COVID-19. Esto significa que incluso cuando el resultado de la prueba sea negativo, hay una mayor probabilidad de que la doctora esté enferma a que no lo esté. Si la médica regresa a su trabajo, hay un riesgo alto de que pueda infectar a sus pacientes y colegas. Es por ello que resulta importante que se aísle, incluso con un resultado negativo. En esta situación, el resultado negativo del test puede ser muy engañoso.
Este caso ilustra el riesgo de la ‘negligencia de la frecuencia base’: puede resultar tentador confiar demasiado en los resultados de una prueba ‘objetiva’ e ignorar cuales son los síntomas y lo qué indican las tasas de infección local.
La idea de que la probabilidad previa al test pueda afectar la confiabilidad del resultado parece un poco contra intuitiva, pero la siguiente infografía (figura 1) ilustra este efecto. Allí se muestra el resultado obtenido de testear a 100 personas con una probabilidad previa al test de tener COVID-19 de 80% (utilizando un test con 70% de sensibilidad y 95% de especificidad). La probabilidad previa al test es real para personas que tienen síntomas y para aquellas quienes podrían haber estado expuestas a la infección.
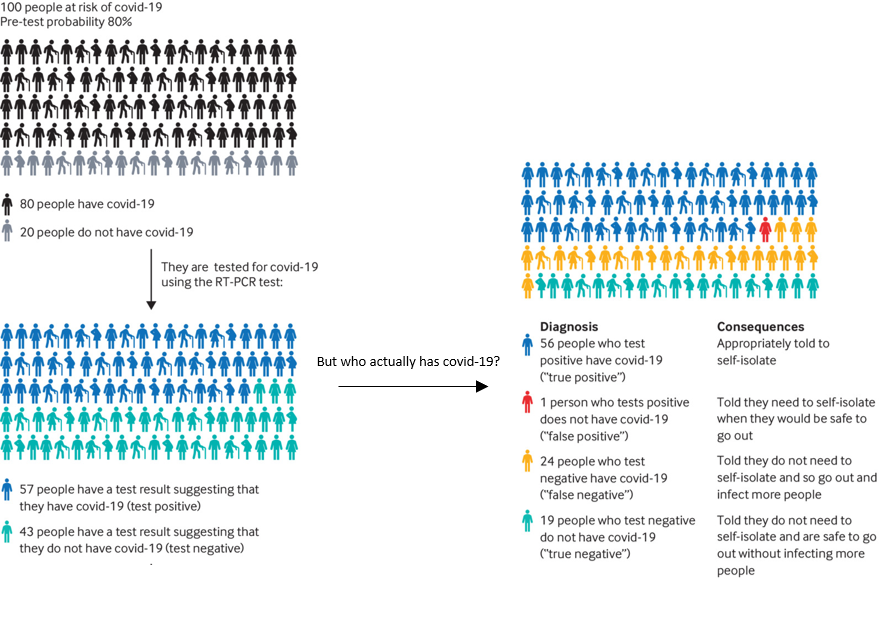
En este ejemplo, el número de falsos positivos es muy bajo: solo una persona en 100. Pero el número de falsos negativos es mucho más alto, hasta 24 sobre 100. El peligro aparece cuando estas personas, basándose en el resultado negativo de sus pruebas, podrían asumir que no necesitan aislarse y así salir e infectar a más personas.
Esta infografía interactiva muestra como el número de verdaderos y falsos positivos y negativos están afectados por la probabilidad previa al test. Puedes cambiar la probabilidad previa al test y observar los cambios que ocurren en los resultados. También es posible cambiar los valores de sensibilidad y especificidad para entender cómo afectan los resultados.
Mientras las pruebas positivas para COVID-19 son útiles en la clínica, los test negativos deben ser interpretados con precaución, teniendo en cuenta la probabilidad previa al test de contraer la enfermedad. Debido a la tasa relativamente alta de falsos negativos de las pruebas PCR/ARN viral (y de las pruebas más recientes llamadas ‘de flujo lateral’, las cuales tienen mayores tasas de falsos negativos), aparecen riesgos sustanciales: estos pacientes podrían moverse hacia salas libres de COVID-19, diseminando la infección de manera intrahospitalaria;[12] a su vez los cuidadores podrían dispersar la infección a sus dependientes y los trabajadores de la salud también corren el riesgo de transmitir la enfermedad COVID-19 a diversos individuos vulnerables. Se debería recomendar a las personas con un único test negativo, pero con síntomas de COVID-19 que se auto aíslen, en carácter de sospechoso de infección con COVID-19.
Este articulo fue adaptado (con el permiso) por Susan Watt del artículo originalmente publicado en la revista BMJ: Watson J, Whiting FP, Brush JE (2020) Interpreting a covid-19 test result. BMJ 369:m1808. doi: 10.1136/bmj.m1808
[1] Corman VM et al. (2020) Detection of 2019 novel coronavirus (2019-nCoV) by real-time RT-PCR. Eur Surveill 25:23–30. doi:10.2807/1560-7917.ES.2020.25.3.2000045
[2] Vogels CBF et al. (2020) Analytical sensitivity and efficiency comparisons of SARS-COV-2 qRT-PCR assays. medRxiv 20048108. doi:10.1101/2020.03.30.20048108
[3] Day M (2020) Covid-19: identifying and isolating asymptomatic people helped eliminate virus in Italian village. BMJ 368:m1165. doi:10.1136/bmj.m1165
[4] Pollock AM et al. (2020) Covid-19: why is the UK government ignoring WHO’s advice? BMJ 368:m1284. doi:10.1136/bmj.m1284
[5] Watson J, Whiting FP, Brush JE (2020) Interpreting a covid-19 test result. BMJ 369:m1808 data supplement: https://www.bmj.com/content/bmj/suppl/2020/05/12/bmj.m1808.DC1/watj056527.ww1.pdf
[6] Sethuraman N et al. (2020) Interpreting diagnostic tests for SARS-CoV-2. JAMA 323:2249-2251. doi:10.1001/jama.2020.8259
[7] Wang W et al. (2020) Detection of SARS-CoV-2 in different types of clinical specimens JAMA 323:1843–1844. doi:10.1001/jama.2020.3786
[8] Woloshin S, Patel N, Kesselheim AS (2020) False Negative Tests for SARS-CoV-2 Infection — Challenges and Implications. N Engl J Med 383:e38. doi:10.1056/NEJMp2015897
[9] Worldometer Covid-19 Coronavirus pandemic data: https://www.worldometers.info/coronavirus/#countries
[10] Public Health England COVID-19: track coronavirus cases: https://www.gov.uk/government/publications/covid-19-track-coronavirus-cases
[11] Centre for Evidence-Based Medicine COVID-19 signs and symptoms tracker: https://www.cebm.net/covid-19/covid-19-signs-and-symptoms-tracker/
[12] Nacoti M et al. (2020) At the epicenter of the covid-19 pandemic and humanitarian crises in Italy: changing perspectives on preparation and mitigation. NEJM Catalyst doi:10.1056/CAT.20.0080
La pandemia actual introdujo el concepto nuevo de la detección rápida de una enfermedad y el período de cuarentena. A través de la implementación de pruebas accesibles, podemos estar seguros de tener COVID-19 cuando un resultado es positivo, pero no lo podemos asegurar si el test es negativo. La interpretación de un resultado negativo puede ser un asunto complicado y requiere información local sobre la enfermedad, así como el desarrollo de modelos matemáticos. Este artículo explica cómo interpretar los test con resultados negativos y nos muestra lo dificultoso que puede ser dicha interpretación. Puede ser útil para promover la discusión sobre cuán valiosos son los test si te sientes bien y en qué medida los signos y síntomas de la enfermedad pueden resultar muy similares y difíciles de diagnosticar con precisión, sin realizar una prueba. Se podría interpretar el rol de doctor y paciente para explicar por qué una persona con un test Covid negativo, que ha estado en contacto directo con un paciente Covid positivo, debería aislarse. También podrían explicar en qué medida la probabilidad previa al test afecta la posibilidad de un resultado falso negativo. Los estudiantes pueden discutir sobre la ética y la confiabilidad de testear a toda la población sin importar la presencia de síntomas, observando aquellas áreas donde ha ocurrido y qué impacto tuvo allí. Para estudiantes de biología más avanzados, se podría investigar sobre la replicación viral y la técnica de reacción en cadena de la polimerasa en la detección del ARN del virus y en relación con la carga viral.
Dr Shelley Goodman, Conferencista en Ciencias Aplicadas, RU
Cómo funcionan los test COVID-19
Download this article as a PDF