Komórki macierzyste nowotworu – nadzieja na przyszłą terapię? Understand article
Tłumaczenie Jadwiga Schreiber. Nowotwór i komórki macierzyste to dwa różne pojęcia biologiczne. Czy coś je łączy? Słyszałeś może kiedyś o komórkach macierzystych nowotworu? Massimiliano Mazza wytłumaczy nam, w jaki sposób mogą one zrewolucjonizować leczenie nowotworu.
Nowotwór: jak doszło to takiej nazwy?

najstarszy na świecie,
zachowany do dziś, opis
operacji chirurgicznych,
napisany skryptem
hieratycznym w starożytnym
Egipcie około 1600 roku
p.n.e. Uważa się, że jest to
kopia wcześniejszych prac
Imhotepa. „Strona” 6 i 7
papirusu przedstawiona na
ilustracji opisuje różne urazy
twarzy. Kliknij na obrazek
aby powiększyć
Graficzne zasoby o wolnych
licencjach: źródło zdjęcia:
Wikimedia Commons
Jeśli podczas badania osoby posiadającej raka piersi, zauważysz, że obrzęk rozprzestrzenił się (…) zdecydowanie powinieneś zasygnalizować: „Rozwinął się nowotwór, choroba, z którą będziemy walczyć.”
Tą pierwszą zapiskę opisującą nowotwór, znalezioną na egipskim papirusiew1, przypisuję się Imhotepowi – wezyrowi, architektowi, fizykowi i astronomowi faraona Dżesera, w 2500 roku p.n.e.

(1821-1902), nazywany
również “ojcem współczesnej
patologii”
Zdjęcie dzięki uprzejmości the
National Institutes of Health;
źródło zdjęcia: Wikimedia
Commons
Guz (z łaćińskiego tumor, co oznacza obrzęk) to nienaturalne nagromadzenie się tkanki, spowodowane nieprawidłową proliferacją komórek, które jednak nie zawsze powoduje powstanie nowotworu. Guzy, które ograniczają się tylko do jednego, specyficznego miejsca określane są, jako niezłośliwe (łagodne) – mogą one powodować problemy zdrowotne, ale nie zagrażaj one życiu.
Natomiast guzy, które rozrastają się, atakując sąsiednie tkanki i które powodują przerzuty (rozprzestrzenianie się guza w innych tkankach i organach niż on pierwotnie powstał), określa się, jako złośliwe; jest to nowotwór (rak). Choć choroba ta znana jest człowiekowi już o ponad 4000 lat, dopiero w przeciągu ostatnich 200 lat nasza wiedza na jej temat znacząco się poprawiła.
W dziewiętnastym wieku do istotnego postępu w badaniach nad nowotworem przyczynili się niemiecki fizjolog Johannes Müller oraz jego student Rudolf Virchow. Korzystając z najnowszych osiągnięć mikroskopii, zaobserwowali oni, że nowotwór jest zwyrodnieniem istniejących już komórek, a nie wynikiem pojawienia się nowych, dodatkowych komórek. Virchow, jako pierwszy stwierdził, że powodem nowotworu jest kombinacja predyspozycji genetycznych oraz długo trwałej ekspozycji na różnego rodzaju negatywne oddziaływania jak np. palenie tytoniu czy promieniowanie ultrafioletowe. Obecnie wiemy, ze nowotwór rozwija się z jednej komórki, która straciła kontrolę nad swoim wzrostem oraz podziałami, jako wynik akumulacji mutacji genetycznych – spontanicznych jak i tych wywołanych różnymi czynnikami środowiska zewnętrznego – proces ten może czasami zająć kilka lat.
Heterogeniczność i komórki macierzyste nowotworu
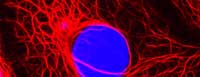
Zdjęcie dzięki uprzejmości Lutz
Langbein, German Cancer
Research Center (DKFZ)
Już w 19 wieku wypreparowane tkanki nowotworowe oglądane pod mikroskopem ujawniły wyjątkową różnorodność morfologiczną w obrębie tego samego nowotworu. Ale skoro nowotwór rozwija się tylko z jednej komórki, jak to możliwe, że komórki potomne tak się od siebie różnią? Istnieją dwa powody: pierwszy, kiedy komórki nowotworu się dzielą, akumulują one dalsze mutacje, które różnicują je od siebie genetycznie; po drugie, mirkośrodowisko wokół komórek tego samego nowotworu jest różne i to może wpłynąć na różne zachowanie się populacji komórek nowotworowych.
Przyjrzyjmy się najpierw genetyce. W niektórych rodzajach raka skóry, komórki nabłonkowe gromadzą mutacje, często poprzez lata zanim staną się nowotworowe – czyli ulegną zbyt częstym podział tworząc raka nabłonka. Podobnie jak populacje zwierząt, populacje komórek nowotworowych ewoluują i nagromadzają dalsze mutacje. Mutacje, które dają komórkom przewagę konkurencyjną nad innymi komórkami, (które nie maję tej mutacji), podzielą się dalej tworząc tzw. klon bardzo podobnych komórek. Inne mutacje mogą być szkodliwe i mogą spowodować nawet śmierć danej komórki. W momencie, kiedy nowotwór zostaje zidentyfikowany, może on już zawierać kilka klonów różnych komórek.
Drugim czynnikiem jest mikrośrodowisko komórek nowotworowych: inne komórki, struktury biologiczne czy substancje otaczające ten nowotwór. Kiedy nowotworowe komórki nabłonkowe proliferują i nowotwór się rozrasta „wchłania” on również „zdrowe” nie-nowotworowe komórki z innych, otaczających ten nowotwór tkanek. Są to najczęściej komórki tkanki łącznej, naczynia krwionośne, dostarczające składniki odżywcze, czy komórki odpornościowe, przechodzące do nowotworu z krwi i dostarczające cząsteczek sygnałowych oraz czynników rozpuszczalnych (z ang. soluble factors; immunologia, przyp. tłum). Do tego w nowotworze takim znajdują się normalne, nienowotworowe komórki nabłonkowe, jak również macierz pozakomórkowa – włókna białek strukturalnych, łączących komórki ze sobą, oraz fibroblasty, produkujące te białka. Nowotwór jest, zatem dość różnorodną tkanką.
Zatem zróżnicowanie komórek w tkance nowotworowej jest spowodowane mutacjami, jakie komórki te dziedziczą i gromadzą w swoim genomie podczas ich podziałów oraz wpływem środowiska otaczającego dany nowotwór. Ale czy to już wszystko? Według modelu stochastycznego – tak. Model ten zakłada, że wszystkie komórki nowotworowe mają taka samą zdolność wywołania nowego nowotworu, jeśli przetransplantuje się je do odpowiedniej tkanki gospodarza (Rysunek 1).
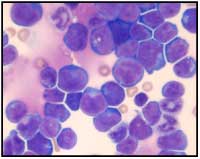
komórek T ostrej białaczki
limfoblastycznej
Zdjęcie dzięki uprzejmości
Hind Medyouf, German Cancer
Research Center (DKFZ)
W połowie 20 wieku, dalsze doświadczenia pokazały, że choć rzeczywiście tylko jedna komórka nowotworowa jest wystraczająca do zapoczątkowania nowotworu, musi to być „specjalna” komórka. Wyniki te zasugerowały, że komórki nowotworowe nawet tej samej tkance różnią się od siebie i przez to mogą pełnić różne funkcje. Rzeczywiście w latach 1960-tych, dwie różne grupy komórek nowotworowych wyizolowane zostały z nowotworów pacjentów białaczki: większość z tych komórek dzieliła się, co 24 godziny, podczas gdy mała grupa innych komórek nie ulegała podziałom przez tygodnie czy miesiące.
Uwzględniając to odkrycie, zaproponowano drugi model – hierarchiczny czy też model nowotworowych komórek macierzystych. Zgodnie z tym modelem, komórki nowotworowe są hierarchicznie zorganizowane, jak w każdej innej w tkance. Model ten proponuje przynajmniej dwie różne populacje komórek: małą grupę macierzystych komórek nowotworowych (z ang. cancer stem cel, CSC), które dzieją się wolno i zapewniają „zachowanie się” nowotworu oraz większość innych komórek, które dzielą się szybko, ale nie są w stanie zapoczątkować nowego nowotworu (Rysunek 1). Nazwa nowotworowe komórki macierzyste została wybrana z faktu, że jak komórki macierzyste naszego ciała, mogą one albo podzielić się dając komórki tego samego typu, co komórka matczyna lub mogą zróżnicować się dając inny typ komórek.
Naukowcy wciąż debatują, który z tych dwóch modeli (stochastyczny czy hierarchiczny) najlepiej pasuje do wyników badań klinicznych. Coraz więcej wyników z badań tkanek nowotworowych wskazuje, że to mała populacja komórek odpowiedzialna jest za inicjację oraz utrzymanie nowotworu. Są to, zatem nowotworowe komórki macierzyste (CSC).
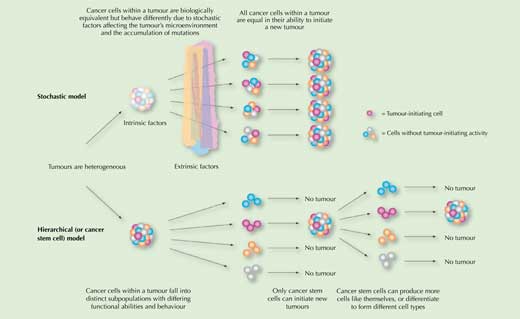
Ilustracja ta została zaadoptowana i z edytowana za zgodą i uprzejmością Society of Hematology, from Dick JE (2008) Stem cell concepts renew cancer research. Blood 112(13): 4793-4807. doi: 10.1182/blood-2008-08-077941; za zgodą Copyright Clearance Center, Inc
Nowotworowe komórki macierzyste w terapii nowotworowej

Rembrandt Harmenszoon van
Rijn (1606–1669). The model
is believed to be Rembrandt’s
second wife Hendrickje, and
the dimpled discolouration
on her left breast is thought
to be breast cancer
Zdjęcie dzięki uprzejmości The
Yorck Project: 10.000
Meisterwerke der Malerei;
źródło zdjęcia: Wikipedia
Obecnie mimo zastosowania chemio- oraz radioterapii, wiele nowotworów powraca lub przerzuca się na inne organy – w takich przypadkach pacjenci najczęściej umierają. Dlaczego tak się dzieje? Powodem mogą być właśnie macierzyste komórki nowotworowe (CSCs), których powolny cykl komórkowy, pozwala im na przetrwanie terapii i zapoczątkowanie nowego tumoru po jej zakończeniu.
metodą mammografii
Zdjęcie dzięki uprzejmości the
National Institutes of Health
Konwencjonalna chemio- czy radioterapia atakuje głównie szybko dzielące się komórki nowotworowe, gdyż to głównie odróżnia je od zdrowych komórek. Taka terapia docelowo nie uszkadza powoli dzielących się komórek jak np. normalnych komórek macierzystych czy innych komórek naszego ciała. Po takiej terapii np. u pacjenta ostrej białaczki szpikowej, komórki macierzyste hemopoezy (produkujące krew) proliferuja i odbudowują stracone komórki krwi. Niestety badania sugerują, że również komórki macierzyste nowotworu (CSCs), które przetrwały taka terapię, zaczynają się dzielić ponownie produkując komórki nowotworowe, jeszcze bardziej agresywne i odporniejsze na leczenie.
Oczywiście najlepszym rozwiązaniem byłoby znaleźć terapię, która zaatakuje wyłącznie CSCs. To nie jest takie łatwe. Naukowcy wciąż szukają sposobu by selektywnie móc zidentyfikować CSCs pośród innych komórek. W przypadku nowotworów, które rzeczywiście posiadają CSCs jak np. nowotwór mózgu, piersi, jelita czy jajników, jednym z pomysłów byłoby zastosować terapię, która z jednej strony atakuje szybko dzielące się komórki nowotworu a z drugiej strony sprawi, że wolno dzielące się CSCs zaczną dzielić się szybciej i również zostaną zniszczone podczas takiego leczenia.
W ciągu najbliższych kilku lat naukowcy mają nadzieję dowiedzieć się czy teoria CSCs rzeczywiście przyniesie przełom w terapii nowotworowej czy też nowy, bardziej poprawny model nowotworu będzie potrzebny.
Web References
- w1 – Tłumaczenie papirusa Edwina Smitha na angielski oraz niemiecki można znaleźć na: www.touregypt.net/edwinsmithsurgical.htm i www.medizinische-papyri.de/PapyrusSmith
Resources
- Uniwersytet Rochester Medical Center przygotował plan praktycznej lekcji dla klas wyższych szkół średnich dotyczącej komórek macierzystych nowotworu. Wejdź na stronę uniwersytetu (www.rochester.edu) lub wejdź na poniższy link: http://tinyurl.com/633jfds
- Naukowcy uniwersytetu harwardzkiego odkryli ostatnio, że CSCs mogą powstać z komórek nowotworowych (niemacierzystych) innych nowotworów, – zatem uśmiercenie CSCs danego nowotworu nie gwarantuje kompletnego usunięcia choroby. Zobacz: “Cancer stem cells made, not born” na stronie internetowej uniwerystetu (www.harvard.edu) lub wejdź na poniższy link: http://tinyurl.com/6h9fyng
- Czasopismo Nature, zestawiło obszerne źródła informacyjne na temat CSCs, włączając podcasty, linki czy najnowsze artykuły naukowe. Zobacz: www.nature.com/nature/focus/cancerstemcells
- Aby przeprowadzić ciekawą, praktyczną lekcje na temat identyfikacji mutacji nowotworowych, zobacz:
-
Communication and Public Engagement team (2010) CCzy umiałbyś znaleźć mutację powodującą nowotwór? Science in School 16: 39-44. www.scienceinschool.org/2010/issue16/cancer/polish
-
- Joan Massagué jest wyjątkowym, potrafiącym rozbudzić fascynację nauką u innych, naukowcem. Aby przeczytać ciekawy wywiad z nim zobacz:
-
Sherwood S (2008) On the trail of a cure for cancer. Science in School 8: 56-59. www.scienceinschool.org/2008/issue8/joanmassague
-
Review
Artykuł ten opisuje postęp w obecnej teorii dotyczącej rozwoju nowotworu, opisując istnienie komórek macierzystych nowotworów, podobnych we właściwościach do zdrowych komórek macierzystych. Artykuł ten jest dobrym wstępem do ogólnej dyskusji na temat nowotworu, stanu najnowszych badań naukowych w tej dziedzinie, obecnie stosowanych i dostępnych terapii oraz metod diagnostyki czy tez prawdopodobieństwa przeżywalności tej choroby. Dlaczego jedne nowotwory są wyleczalne a inne nie? Różne terapie włączając przeszczep szpiku kostnego, chemoterapię, radioterapię czy szczepionki mogą być dobrym punktem odniesienia. Dlaczego nie ma szczepionki przeciwko nowotworom? Na jakiej zasadzie funkcjonuje szczepionka przeciwko wirusowi brodawczaka ludzkiego zapobiegająca niektórym nowotworom szyjki macicy (uwaga: to nie jest szczepionka przeciwko nowotworowi!). Niektóre nowotwory spowodowane są genetycznymi zmianami – może to być dobrym wstępem –o wyjaśnienia cytogenetyki. Być może niektórzy uczniowie zetknęli się z osobą cierpiącą na raka i będą chcieli podzielić się ich spostrzeżeniami na ten temat.
Shelley Goodman, Wielka Brytania





