Klinička istraživanja se ne oslanjaju samo na statistiku Understand article
U žurbi za pronalaskom leka za COVID-19 napravljena je kritična greška u kliničkom istraživanju koja utiče na medicinske terapije širom sveta. Gde je načinjena greška?
Zašto su nam potrebna klinička ispitivanja?
Kada su se u bolnicama pojavili prvi pacijenti oboleli od COVID-19 lekari nisu imali već postojaće protokole koje bi mogli da prate. To je bila nova bolest bez poznate delotvorne terapije. Potraga za novim lekom može trajati godinama, tako da je medicinska zajednica morala da koristi ono što je već imala na raspolaganju.
Respiratori su pomagali pacijentima sa niskim nivoom kiseonika u krvi, stereoidi su sprečavali preteranu reakciju imunog sistema a lek za malariju pod imenom hidroksihlorokin je korišćen u nadi da će pomoći u rešavanju infekcije.
Ben Mills, Public Domain
Sa samo jednim pacijentom nemoguće je utvrditi da li nova terapija pomaže ili ne. Postoji mogućnost da bi se ta osoba oporavila i sama, a možda je terapija izazvala neželjene posledice koje su dovele do pogoršanja stanja. Bez upoređivanja podataka ne možemo znati.
Sve nove terapije moraju proći kroz kliničko ispitivanje da bismo znali da li su delotvorne ili ne. Ovo znači da postoje dve grupe pacijenata – jedna grupa dobija novu terapiju a druga, slična grupa placebo (terapija koja nema nikakav efekat) ili do tada korišćenu terapiju.
U martu 2020. obavljena je mala klinička studija čiji su rezultati ukazivali da hidroksihlorokin koriščen zajedno sa antibiotikom azitromicinom može izlečiti sve pacijente obolele od COVID-19. Ovi rezultati usmerili su veliko interesovanje šire javnosti na hidroksihlorokin i azitromicin.[1] pa su zdravstvene službe širom sveta kupile velike zalihe ovih lekova i koristile ih u lečenju COVID-19.
Uprkos interesovanju medija i javnih ličnosti naučnici su ubrzo počeli da kritikuju studiju hidroksihlorokina zbog načina na koji je sprovedena i analizirana. Veće studije tokom narednih meseci došle su do zaključka da hidroksihlorokin nije efektivan u terapiji COVID-19 i da nosi ozbiljne neželjene posledice.[2]
Glavne greške u dizajnu
Statistika i veličina uzorka
Tokom analize naučnih rezultata prvo moramo početi sa nultom hipotezom koja predstavlja našu pretpostavku pre sprovođenja studije. U ovom slučaju nulta hipoteza je da tretman ne utiče na oporavak pacijenata.
Znamo da će se pojedini ljudi oporaviti i bez terapije, tako da je važno da znamo verovatnoću dobijanja pozitivnih rezultata iako terapija nije imala nikakvog efekta. Ovo je uobičajeno korišćen statustički parametar koji se u nauci obeležava kao p-vrednost. Ako je p-vrednost manja od 0.05 to znači da pod uslovom da je nulta hipoteza tačna postoji samo 5% verovatnoće da su rezultati ove ili veće veličine zapravo slučajnost.
Ova vrednost od 0.05 se često koristi kao orijentir u nauci na osnovu koga se određuje da li su dobijeni podaci statistički značajni. Rezultati u studiji sa hidroksihlorokinom su se pokazali kao statistički značajni, što je značilo da su se smatrali kao pozitivni rezultati.
Međutim ako je p-vrednost manja od 0.05 to ne mora značiti da je nulta hipoteza pogrešna.
Brojka od 100% dobijena u studiji efektivnosti bazirala se na rezultatima dobijenim od 6 pacijenata koji su primili hidroksihlorokin i azitromicin. Veličina uzorka je jako bitan činilac u utvrđivanju verovatnoće da li je dobijeni rezultat slučajnost.
U svakoj studiji prisutne su nasumične razlike među pacijentima. Ove razlike utiču na to kako pacijenti reaguju na terapiju i menjaju se tokom vremena. Ako je broj pacijenata manji postoji veći rizik da će ove nasumične razlike biti dovoljne da utiču na rezultate.
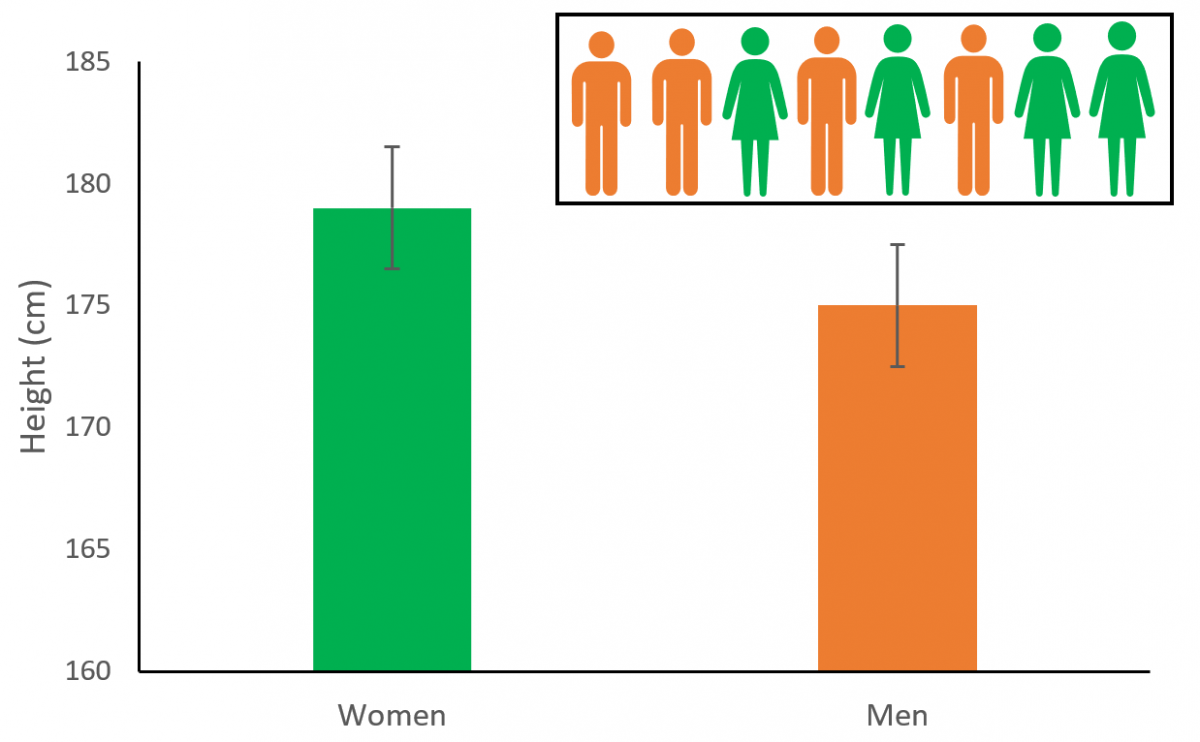
Zamislite da sprovodite anketu da biste utvrdili da li su žene u proseku više od muškaraca. Izabrane su četiri žene i četiri muškarca i sprovedeno je merenje:
| Žene | Muškarci | |
|---|---|---|
| Visina (cm) | 176
178 180 182 |
172
176 174 178 |
| Aritmetička sredina
(cm) |
179 | 175 |
Žene u ovoj studiji su u proseku 4cm više od muškaraca. Ova razlika bi bila dovoljna da bi se smatrala statistički značajnom i imala bi p-vrednost 0.035, ali mi znamo da žene u proseku nisu više od muškaraca. Pošto smo izabrali malu grupu, slučajno smo dobili uzorke koji nisu reprezentativni primer generalne populacije.
Sliku napravio Ian Le Guillou
Čak i sa većom grupom p-vrednost nije dovoljna sama po sebi. Naučnici moraju da uzmu u obzir i uslove u kojima je studija obavljena da bi tačno interpretirali (predstavili) rezultate. Koliko različitih uzoraka je izmereno pre nego što je dobijen pozitivan rezultat? Da li su izmerene žene iz košarkaškog tima? Da li je bilo starosnih razlika između grupa? Da li je unapred odlučeno da se izmere samo po četiri osobe po grupi?
Odgovori na ova pitanja bi uticali na način na koji se ovi podaci interpretiraju. Zato je važno da kliničke studije budu pažljivo isplanirane da bi se izbegli namerno ili slučano dobijeni netačni rezultati.
Gde su načinjene greške u studiji sa hidroksihlorokvinom?
Klinička ispitivanja su izuzetno kompleksne studije koje zahtevaju veliki broj stričnjaka da bi se uspešno izvele. Ali uvek postoji nekoliko osnovnih principa koji se obično primenjuju da bi se dobili pouzdani rezulati, uključujući:
Glavne odlike dobro organizovanog kliničkog ispitivanja
- Kontrolna grupa: pola pacijenata prima trenutnu standardnu terapiju ili placebo, a druga polovina prima novu terapiju. Ove dve grupe treba da budu što je više moguće slične jedna drugoj da bi se eliminisali mogući spoljašnji uticaju na rezultate.
- Slučajnost: pacijenti treba da budu raspoređeni u ove dve grupe po principu slučajnosti. Ovo eliminiše mogućnost stvaranja predrasuda ukoliko neki pacijent odluči da odustane od studije zbog pogoršanja zdravstvenog stanja.
- Princip “slepog eksperimenta”: ako je moguće ni pacijenti ni doktori ne bi trebalo da znaju koja grupa prima novu terapiju koja se testira a koja prima standardnu terapiju ili placebo. Ovo eliminiše uticaj očekivanja koje pacijenti i doktori već imaju (placebo efekat) i eksperimentalne predrasude.
- Vezivanje: Ako je moguće primeniti, doktor i pacijent ne bi trebalo da znaju ko dobija terapiju a ko placebo. Ovo pomaže smanjuje verovatnoću da pacijent bude pod uticajem sopstvenih očekivanja- tzv placebo efekta.
- Dovoljna snaga studije: studijska grupa bi trebalo da bude dovoljno velika da minimizira moguće efekte koji se javljaju zbog statističkih verovatnoća tj slučajnih događaja.
Studija o hidroksihlorokinu nije imala ni jednu od ovih karakteristika. U kontrolnoj grupi su bili pacijenti koji su se lečili u različitim bolnicama koje su koristile različite testove za COVID-19. Izbor pacijenata nije bio slučajan, pacijenti su sami odlučivali da li žele da prime hidroksihlorokin a doktori su birali koji će pacijenti primati i azitromicin. U rezultatima studije nisu bili uključeni rezultati pacijenata koji nisu završili svih šest dana terapije, a nisu uključeni ni rezultati pacijenata koji su preminuli ili oni koji su prebačeni na intenzivnu negu.
Zbog ovih grešaka koje su načinjene tokom ispitivanja rezultati nistu merodavni iako su statistički relevantni. Zapravo, mnogi naučnici su izrazili svoju sumnju. Ali, politički pritisak a verovatno i očajnička želja za pronalaskom efektivne terapije su doveli do toga da mnogi sve svoje nade polože na hidroksihlorokin.
Uticaj
Domino efekat ove studije imao je široki uticaj. Lekari širom sveta su koristili ovaj lek u terapiji COVID-19 koji nije imao efekta a nosio je ozbiljne neželjene posledice na očima i srcu. Zdravstveni sistemi su potrošili veliku količinu novca u nabavci hidroksihlorokina koje bi više značile da su uložene u respiratore i zaštitnu opremu za osoblje. Nažalost velika potražnja ovog leka dovela je do manjka dostupnosti terapije za ljude koji boluju od ozbiljnih bolesti kao što su lupus i reumatoidni artritis.
Još gore, fokus posvećen hidroksihlorokinu usporio je istraživanja drugih terapija za COVID-19. Netačno verovanje da su rezultati studije, koja je inicijalno loše izvedena, izuzetni dovela je do započinjanja stotina novih studija hidroksihlorokina u celom svetu.
Leaflet | © OpenStreetMap contributors © CARTO
Da bi se ustanovilo da hidroksihlorokin nije delotvorna terapija u lečenju COVID-19 bile su potrebne dalje dobro osmišljene studije; uprkos svemu, negativan rezultat je svakako i koristan. Međutim pošto su mnoge simultane studije odrađene, već ograničeni resursi su perusmereni od terapija za koje sada znamo da su efektivne.[3,4]
Nemoguće je kvantifikovati štetu koju je ova katastrofa načinila, ali je zato jasno da slepo verovanje u magični lek može koštati života.
References
[1] Gautret P et al. (2020) Hydroxychloroquine and azithromycin as a treatment of COVID-19: results of an open-label non-randomized clinical trial. Int J Antimicrob Agents 56:105949. doi: 10.1016/j.ijantimicag.2020.105949
[2] The RECOVERY Collaborative Group (2020) Effect of Hydroxychloroquine in Hospitalized Patients with Covid-19. N Engl J Med 383:2030–2040. doi: 10.1056/NEJMoa2022926
[3] Ledford H (2020) Chloroquine hype is derailing the search for coronavirus treatments. Nature 580:573.
[4] Águas R (2021) Potential health and economic impacts of dexamethasone treatment for patients with COVID-19. Nat. Commun 12:915. doi: 10.1038/s41467-021-21134-2
Resources
- Detaljni pregled placebo efekta: Brown A (2011) Just the placebo effect? Science in School 21:52–56
- Nađite vežbanja za čas na temu širenja bolesti i školske matematike: Kucharski A, Wenham C, Conlan A, Eames K (2017) Disease dynamics: understanding the spread of diseases. Science in School 40:52–56.
- Pregled Eurostat statistika koje možete koristiti sa vašim učenicima: https://ec.europa.eu/eurostat/help/education-corner/teachers-and-students
- Nađite i izolujte bolest na ovoj igrici o širenju bolesti: https://infektionsviden.aau.dk/en/infectiondetective/
- Kako oceniti medicinsku terapiju: Garner S, Thomas R (2010) Evaluating a medical treatment. Science in School 16:54–59.





