Diabete mellito Understand article
Traduzione di Rossana De Lorenzi. L’incidenza del diabete è in aumento, sia nei Paesi sviluppati che in quelli in via di sviluppo. Klaus Dugi, Professore di Medicina all’Università di Heidelberg, in Germania, discute le cause, i sintomi ed il trattamento del diabete.
Gentile concessione di Dean
Madden
Tradotto dall’antico greco, il termine diabete mellito significa ‘dolce flusso’ ed ha origine nei tempi in cui assaggiare l’urina dei pazienti era ancora una pratica prevista dai metodi diagnostici dei medici. Dal sapore dolce dell’urina il diabete mellito veniva distinto dal diabete insipido, un altro disturbo che si manifesta con un incremento dell’escrezione urinaria.
Il termine diabete mellito include diversi tipi di patologie accomunate da un abnorme incremento dei livelli di zucchero (glucosio) nel sangue.
Classificazione
Nel 1997, l’Organizzazione Mondiale della Sanità e l’American Diabetes Association si sono accordate su una nuova classificazione del diabete mellito. Le forme più frequenti sono il diabete di tipo 1 e di tipo 2. Il diabete di tipo 1 si manifesta in genere durante l’infanzia o l’adoloscenza, ma ultimamente si è notato che anche gli adulti possono sviluppare questa forma di diabete, in alcuni casi anche verso i quaranta o cinquant’anni. Il diabete di tipo 2 è piuttosto un disturbo dell’età adulta, ma con l’aumentare dei casi di obesità, molti giovani, a volte anche adolescenti, hanno sviluppato questo tipo di disturbo. Altre forme di diabete includono il diabete gestazionale (che si sviluppa durante la gravidanza), il diabete che si sviluppa in seguito a resezione del pancreas, ed alcune rare forme di diabete di origine genetica.
Epidemiologia
Circa il 90% dei pazienti con diabete mellito soffre della forma di diabete di tipo 2. Si stima che 150 milioni di persone nel mondo siano affette da diabete di tipo 2, e questo numero è destinato a duplicarsi nei prossimi 20 anni. L’incremento interesserà soprattutto i Paesi in via di sviluppo come India e Cina. Negli Stati Uniti, dove l’incidenza di diabete è alta, si calcola che una persona su tre svilupperà il diabete di tipo 2.
Fisiopatologia
Situazione normale
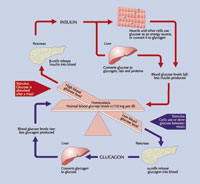
L’organismo recupera glucosio da varie fonti. Innanzitutto, il glucosio deriva dalla digestione del cibo nell’intestino, sia direttamente che in seguito alla scissione di carboidrati più complessi in glucosio e altri zuccheri semplici. Il glucosio viene inoltre sintetizzato a partire da altre fonti di energia, principalmente nel fegato, in un processo noto come gluconeogenesi. Infine il glucosio viene accumulato nel fegato, nei muscoli ed in altri tessuti sotto forma di glicogeno. All’occorrenza il glicogeno viene scisso in glucosio e secreto nel sangue.
Il glucosio viene trasportato nel sangue, e da qui viene riassorbito nei tessuti che ne hanno bisogno. Dopo un pasto, circa l’80% del riassorbimento di glucosio viene effettuato dalle cellule muscolari. A digiuno, invece, oltre il 50% del riassorbimento di glucosio avviene ad opera del cervello. Questo squilibrio è dovuto al fatto che il glucosio rappresenta l’unica fonte di energia per il cervello, e l’organismo deve assicurare un adeguato apporto di glucosio al cervello. Se i livelli di zucchero nel sangue si abbassano troppo (ipoglicemia), il cervello non funziona correttamente, causando sintomi quali perdita di concentrazione, vertigini, debolezza, o, nei casi più gravi, convulsioni, coma e morte.
Gentile concessione di Dean
Madden
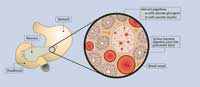
I processi di assorbimento e rilascio di glucosio sono accuratamente regolati dagli ormoni. L’ormone più importante è l’insulina, poichè è l’unico ormone in grado di abbassare i livelli di glucosio nel sangue. L’insulina è sintetizzata e secreta solo nelle cellule beta del pancreas. Questo ormone abbassa i livelli di glicemia consentendo il riassorbimento del glucosio da parte di vari tipi di cellule, riducendo il processo di gluconeogenesi ed incoraggiando l’accumulo di glucosio sotto forma di glicogeno.
Molti altri ormoni, come l’adrenalina, il glucagone, l’ormone tiroideo e l’ormone della crescita, causano invece un aumento dei livelli di glicemia.
Resistenza all’insulina
La maggior parte dei pazienti con diabete di tipo 2 o pre-diabetici sono caratterizati dalla resistenza all’insulina. In questi pazienti l’insulina, seppur presente nel sangue a livelli normali o addirittura elevati, è meno efficace rispetto agli individui normali. La resistenza all’insulina periferica comporta una ridotta efficacia dell’insulina a mediare il riassorbimento di glucosio da parte delle cellule muscolari. Nel fegato, l’insulina non è in grado di sopprimere la produzione di nuovo glucosio e la scissione del glicogeno. Pertanto, la resistenza all’insulina provoca un severo aumento della glicemia (iperglicemia).
Diabete di tipo 1
Il diabete di tipo 1 è un esempio di malattia autoimmune. In individui geneticamente predisposti, in seguito probabilmente ad un’infezione virale, si sviluppa un’infiammazione delle cellule beta del pancreas. Poichè le cellule beta sono le uniche in grado di produrre e secernere insulina, ne deriva una carenza di insulina. Di conseguenza, i pazienti che soffrono di diabete di tipo 1 necessitano di una terapia a base di insulina. L’unica eccezione è costituita dal periodo chiamato di ‘luna di miele’ che attraversano alcuni pazienti subito dopo la diagnosi ed il trattamento iniziale, dovuto alla secrezione di insulina residua che si verifica nelle prime fasi di sviluppo della malattia.
Diabete di tipo 2
Gentile concessione di Dean
Madden
Il diabete di tipo 2 è un esempio tipico di malattia causata dalla combinazione di fattori genetici ed ambientali. La componente genetica è maggiore rispetto al diabete di tipo 1: il gemello di un paziente affetto da diabete di tipo 2 svilupperà quasi certamente la malattia. D’altra parte, fattori quali la dieta e l’esercizio fisico sono pure determinanti; in periodi di scarso nutrimento, ad esempio, l’incidenza del diabete di tipo 2 è molto bassa.
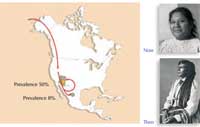
Pima Indians: interazione tra
geni ed ambiente
Per dare un esempio della complementarietà di genetica e stile di vita basta pensare alla razza dei Pima Indians. Quelli che vivono in Messico hanno un’incidenza del diabete pari circa all’8%, mentre quelli che sono emigrati negli Stati Uniti, dove lo stile di vita è più sedentario e l’accesso al cibo energetico (grasso) è più semplice, hanno un’incidenza di diabete che raggiunge il 50%.
Il più importante fattore di rischio per il diabete di tipo 2 è l’obesità. Studi epidemiologici hanno dimostrato che, rispetto agli individui magri, uomini e donne obesi (indice di massa corporea >35) hanno una probabilità rispettivamente 60- e 90-volte maggiore di sviluppare diabete di tipo 2 (vedi figura). In termini genetici, il diabete di tipo 2 è una malattia multifattoriale per il cui sviluppo non esiste un unico gene responsabile.

rischio per il diabete di tipo
2: rischio relativo per il
diabete di tipo 2 (corretto per
l’età)
Diversamente dai pazienti con diabete di tipo 2 conclamato, i pazienti pre-diabetici (caratterizzati da resistenza all’insulina) non manifestano iperglicemia a digiuno. Tuttavia, in seguito ad una stimolazione come il test di tolleranza al glucosio (oGTT), durante il quale vengono ingeriti 75 grammi di glucosio, i pazienti pre-diabetici manifestano livelli patologici di glucosio (vedi Tabella 1). Questi pazienti sono dunque caratterizzati da un’alterata tolleranza al glucosio.
Per un breve periodo di tempo, le cellule beta del pancreas producono un’elevata quantità di insulina tale da combattere la resistenza all’insulina, è per questo che molti pazienti pre-diabetici mostrano livelli alti di insulina nel plasma. Tuttavia, nella maggior parte dei casi, la percentuale di morte delle cellule beta supera la percentuale di formazione di nuove cellule, e ciò risulta in una diminuzione delle cellule beta che producono insulina. Quando la capacità di produrre insulina del pancreas viene resa insufficiente dall’aumentata necessità dovuta alla resistenza all’insulina, il paziente pre-diabetico sviluppa il diabete di tipo 2.
Sono tre i principali fattori che contribuiscono all’iperglicemia:
- La resistenza all’insulina nel tessuto muscolare, che comporta una diminuzione della quantità di glucosio riassorbita dal sangue.
- La difettosa secrezione di insulina da parte del pancreas.
- L’aumento della produzione di glucosio da parte del fegato come conseguenza della resistenza all’insulina epatica.
In the last few years, it has been demonstrated that adipose (fat) tissue and the central nervous system also play important roles in the pathogenesis of Type 2 diabetes.
Diagnosi
Sintomi
Alcuni sintomi precoci ed aspecifici del diabete includono affaticamento, generale stato di malessere, aumentata tendenza alle infezioni, ad esempio infezioni della vescica. Quando l’iperglicemia diventa più pronunciata, i pazienti cominciano ad espellere il glucosio con le urine, e producono una maggiore quantità di urina. Questa situazione conduce ai sintomi del diabete conclamato, che sono i tipici sintomi iniziali del diabete di tipo 1: aumento della diuresi, che comporta un aumento della sete e, di conseguenza, disidratazione e perdita di peso.
Analisi
Durante le fasi iniziali del diabete di tipo 2 i pazienti avvertono pochi sintomi, o addirittura non ne avvertono affatto, e spesso la malattia rimane silente per molti anni. Purtroppo le complicanze del diabete (riportate di seguito) spesso si sviluppano proprio in questo periodo. Per questo motivo è importante l’analisi dei pazienti a rischio di sviluppare diabete di tipo 2, come le persone obese, quelle con una storia familiare di didabete, e le donne con precedenti episodi di diabete gestazionale. L’analisi può essere effettuata sia attraverso la determinazione dei livelli di glicemia a digiuno, oppure attraverso l’ oGTT (sopra descritto). I criteri più importanti per diagnosticare il diabete sono indicati nella Tabella 1.
| Normal | Tolleranza al glucosio alterata o livelli di glucosio a diugiuno alterati | Diabete conclamato | |
|---|---|---|---|
| Glucosio a digiuno | <110 mg/dl <6.1 mmol/l |
110-125 mg/dl 6.1-6.9 mmol/l |
≥126 mg/dl ≥7.0 mmol/l |
| 2 h dopo l’ oGTT | <140 mg/dl <7.8 mmol/l |
140-199 mg/dl 7.8-11.1 mmol/l |
≥200 mg/dl ≥11.1 mmol/l |
Il valore più importante per monitorare il decorso del diabete è l’emoglobina glicosilata (HbA1c). Quanto più è alta la glicemia, tanto più elevati saranno i livelli di emoglobina glicosilata. Poichè l’emoglobina è trasportata nelle cellule rosse del sangue, che hanno una vita media di circa 120 giorni, il valore dell’ HbA1c riflette il controllo dei livelli di glucosio nei tre mesi precedenti all‘analisi. In genere un valore dell’HbA1c inferiore al 6.1% viene considerato normale. Il valore caratteristico dell’HbA1c nei pazienti diabetici è intorno al 7% o anche al 6.5%.
Trattamento
La base della cura del diabete consiste nell’educare i pazienti alla patogenesi della malattia, alle sue complicazioni, alla dieta ed al trattamento farmacologico, e ad altri aspetti del disturbo.
I pazienti diabetici devono essere istruiti sulla dieta appropriata, sull’esercizio fisico da svolgere e sulla necessità, in molti casi, di perdere peso. Quei pazienti affetti da diabete di tipo 2 capaci di cambiare radicalmente il loro stile di vita e di perdere peso significativamente, hanno buone possibilità di riuscire a dominare la malattia. Purtroppo solo una minima percentuale di pazienti ci riesce.
Se i livelli di HbA1c superano il 7% la dieta e l’esercizio fisico non sono più sufficienti, ed è necessario il trattamento farmacologico. Molti farmaci anti-diabetici sono presenti sul mercato, in grado di combattere in maniera specifica diverse cause di iperglicemia. La Metformina riduce la produzione epatica di glucosio, i farmaci a base di sulfonilurea aumentano la secrezione pancreatica di insulina, e i glitazoni riducono la resistenza periferica all’insulina.
Se i livelli di HbA1c superano il 7% nonostante il trattamento farmacologico con anti-diabetici per via orale, si richiede la terapia a base di insulina. In genere la cura si comincia somministrando durante la notte insulina a lunga durata. Alla fine molti pazienti affetti da diabete di tipo 2, allo stesso modo dei pazienti portatori di diabete di tipo1, hanno bisogno della terapia di insulina completa. Questa può consistere nella somministrazione combinata di insulina a lunga e a breve durata due volte al giorno, o in una terapia più intensa a base di iniezioni di insulina a lunga durata, durante la notte o al mattino, ed inezioni di insulina a breve durata insieme ai pasti. Le dosi di insulina devono essere sempre associate all’assunzione di cibo, per evitare fenomeni di iper- o ipoglicemia.
A causa dell’elevato rischio di complicazioni cardiovascolari (vedi oltre), è fondamentale curare non solo i disturbi legati al glucosio, ma anche altri fattori di rischio per i disturbi cardiovascolari come la pressione alta ed i livelli elevati di colesterolo.
Complicazioni
A causa dell’alta frequenza di complicazioni, il diabete riduce fortemente le aspettative di vita. In seguito a disturbi legati ai piccoli vasi sanguigni (disturbi microvascolari), il diabete di tipo 2 rappresenta oggi la causa principale di perdita della vista negli adulti (retinopatia diabetica), di insufficienza renale (nefropatia diabetica), e di amputazione (piede diabetico) nel mondo industrializzato. La complicazione microvascolare più comune è la neuropatia diabetica, un disturbo che interessa in genere i nervi sensoriali distali, alterando la percezione della vibrazione, della temperatura e del dolore nei piedi e nelle mani. Negli stadi più avanzati, la neuropatia diabetica può essere caratterizzata da dolore intenso.
Il diabete di tipo 2 è inoltre spesso associato a complicazioni che interessano i vasi sanguigni più grandi (disturbo macrovascolare), e ad un aumento da due a cinque volte del rischio di disturbi cardiovascolari, che si manifestano principalmente sotto forma di infarto e ischemia.
Conclusioni
Nuovi metodi di somministrazione dell’insulina – orale o inalata – sono attualmente in via di sperimentazione, così come farmaci alternativi in grado di aumentare l’efficacia e diminuire il profilo di effetti secondari.
La diffusione di misure preventive per ridurre il tasso di obesità e di diabete sarebbe un fattore altrettanto importante, soprattutto nei Paesi in via di sviluppo in cui si prevedono nuovi casi di diabete.
Review
Questo articolo si presta bene all’aggiornamento degli insegnanti di biologia delle scuole superiori sul diabete mellito, un argomento di interesse generale e di rilevanza sociale. Il diabete si sta diffondendo sempre di più nei Paesi industrializzati ed anche in quelli in via di sviluppo.
Il testo, che è diviso in paragrafi per rendere semplice l’acquisizione di informazioni, considera ogni aspetto della malattia, è scritto in una maniera semplice, ed esprime chiaramente i termini tecnici.
Raccomando l’utilizzo di questo materiale agli insegnanti, come base per le attività scolastiche che approfondiscono la fisiologia umana e l’educazione alla salute. Gli studenti delle scuole superiori potrebbero anche utilizzare l’articolo come utile fonte di informazioni per lavorare in maniera autonoma.
Giulia Realdon, Italia
