Cukrzyca (diabetes mellitus) Understand article
Tłumaczenie: Małgorzata Szmigielska Częstotliwość zachorowań na cukrzycę rośnie, zarówno w krajach rozwiniętych, jak i rozwijających się. Klaus Dugi, profesor medycyny z Uniwersytetu Ruprechta-Karola w Heidelbergu, omawia przyczyny, objawy i leczenie cukrzycy.
Zdjęcie dzięki uprzejmości
Dean Madden
Nazwa cukrzycy – diabetes mellitus – w tłumaczeniu z greckiego oznacza „miodowy słodki przepływ” i wiąże się z praktyką sprawdzania smaku moczu chorego – jednym ze stosowanych kiedyś badań diagnostycznych. Słodki smak moczu odróżniał diabietes mellitus od diabetes insipidus – moczówki prostej, innej choroby objawiającej się zwiększonym wydalaniem moczu.
Cukrzyca to grupa chorób charakteryzujących się zbyt wysokim poziomem cukru (glukozy) we krwi.
Klasyfikacja
W 1997 roku dwie organizacje – Światowa Organizacja Zdrowia i Amerykańskie Towarzystwo Diabetologiczne, ustaliły nową klasyfikację cukrzycy. Najczęściej występujące formy to cukrzyca typu 1 i typu 2. Typ 1 zwykle pojawia się w dzieciństwie lub w okresie dojrzewania, a ostatnio zaczął pojawiać się także u osób w wieku dojrzałym, po 40. lub 50. roku życia. Typ 2 to z reguły przypadłość ludzi starszych, jednak z powodu nasilającego się problemu otyłości, występuje coraz częściej także wśród młodych osób, a nawet nastolatków. Inne postacie cukrzycy to cukrzyca ciążowa, cukrzyca w następstwie operacyjnego wycięcia trzustki oraz rzadkie postacie cukrzycy uwarunkowanej genetycznie.
Epidemiologia
Około 90% diabetyków cierpi na cukrzycę typu 2. Szacuje się, że na całym świecie na tę postać cukrzycy choruje 150 milionów ludzi i według prognoz liczba ta ma się podwoić w ciągu następnych 20 lat. Najwyższy wzrost zachorowalności odnotują kraje rozwijające się i ubogie, takie jak Indie i Chiny. W Stanach Zjednoczonych, gdzie odsetek diabetyków jest wysoki, szacuje się, że jedna na trzy osoby zachoruje na cukrzycę typu 2.
Patofizjologia
Stan normalny
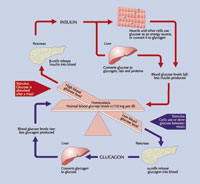
Nasz organizm czerpie glukozę z kilku źródeł. Po pierwsze, dostarczamy ją z pożywienia, w formie cukru prostego albo jako produkt rozkładu węglowodanów złożonych. Po drugie, glukoza może być syntezowana ze związków pochodzenia niewęglowodanowego, podczas procesu zwanego glukoneogenezą. Po trzecie, glukoza magazynowana jest w wątrobie, mięśniach i innych tkankach pod postacią glikogenu. W razie zapotrzebowania dochodzi do rozkładu glikogenu i uwolnienia glukozy do krwi.
Środkiem transportu glukozy w organizmie jest krew, z której dociera ona do wszystkich tkanek, w których jest potrzebna. Po posiłku, ok. 80% tego cukru wędruje do mięśni. Kiedy nie jemy, natomiast, ponad 50% glukozy zabiera mózg. Taka dysproporcja wynika prawdopodobnie stąd, że jedynym źródłem energii dla mózgu jest właśnie glukoza i organizm musi zabezpieczyć jej zapas. Jeśli poziom cukru we krwi jest za niski (hipoglikemia) mózg źle pracuje, pojawiają się problemy z koncentracją, senność, zawroty głowy, a w skrajnych przypadkach może dojść do śpiączki i śmierci.
Zdjęcie dzięki uprzejmości
Dean Madden
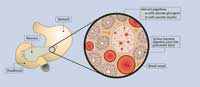
Procesy absorpcji i uwalniania glukozy są ściśle regulowane przez hormony. Najważniejszym z nich jest insulina, ponieważ tylko ona ma zdolność obniżenia poziomu cukru we krwi. Synteza i wydzielanie insuliny odbywa się w komórkach beta wysp trzustkowych. Hormon ten obniża poziomu glukozy we krwi poprzez aktywację transportu glukozy do wnętrza komórek, hamowanie glukoneogenezy i aktywację magazynowania glukozy w formie glikogenu.
Także inne hormony, takie jak adrenalina, glukagon, hormony tarczycy i hormon wzrostu wpływają na wzrost poziomu cukru we krwi.
Insulinooporność
Ogromna większość pacjentów z cukrzycą typu 2 lub tych w stanie przedcukrzycowym cierpi na insulinooporność. Pomimo normalnego lub nawet podwyższonego poziomu insuliny we krwi, działanie tego hormonu jest słabsze niż u zdrowych ludzi. Insulinooporność oznacza zmniejszenie wrażliwości tkanek obwodowych na działanie insuliny, na przykład przenikanie glukozy do mięśni. W przypadku insulinooporności, działanie insuliny hamujące produkcję glukozy i rozpad glikogenu jest zaburzone. Wskutek tego dochodzi do zachwiania homeostazy glukozy i wysokiego poziomu cukru we krwi (hiperglikemii).
Cukrzyca typu 1
Cukrzyca typu 1 to choroba autoimmunologiczna. W przypadku dziedzicznych predyspozycji, w wyniku infekcji wirusowej dochodzi do zapalenia komórek beta wysp trzustkowych i wskutek tego do deficytu insuliny, której jedynym miejscem produkcji jest trzustka. Leczenie chorych na cukrzycę typu 1 polega na podawaniu insuliny. Jedyny wyjątek stanowi obserwowana u niektórych pacjentów krótko po diagnozie i wstępnym leczeniu remisja choroby – „miesiąc miodowy”, kiedy w organizmie uruchamia się szczątkowa produkcja insuliny.
Cukrzyca typu 2
Zdjęcie dzięki uprzejmości
Dean Madden
Cukrzyca typu 2 to przykład choroby, u której podłoża leży współwystępowanie czynników genetycznych i środowiskowych. Te pierwsze odgrywają tutaj ważniejszą role niż w cukrzycy typu 1. Jeśli jedno z bliźniąt jednojajowych zachoruje na cukrzycę typu 2, jest prawie pewne, że zachoruje też drugie. Obok genów, ważnym czynnikiem jest tryb życia, w tym dieta i ruch. Dla przykładu, wśród osób u których istnieje ryzyko niedożywienia cukrzyca typu 2 pojawia się bardzo rzadko.
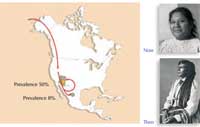
wśród Indian Pima: interakcja
geny-środowisko
To, jak czynniki genetyczne i środowiskowe współgrają ze sobą w rozwoju cukrzycy dobrze pokazuje przykład Indian Pima. Wśród tych żyjących w Meksyku zachorowalność na cukrzycę wynosi 8%, podczas gdy w grupie Indian, którzy wyemigrowali do Stanów Zjednoczonych, gdzie siedzący tryb życia jest bardziej powszechny, a dostęp do tłustego, kalorycznego jedzenia łatwiejszy, na cukrzycę choruje już co druga osoba.
Najważniejszym z czynników sprzyjających rozwojowi cukrzycy typu 2 jest otyłość. Badania epidemiologiczne pokazały, że w porównaniu ze szczupłymi osobami, u bardzo otyłych ludzi (BMI>35) ryzyko rozwoju cukrzycy typu 2 wzrasta 60-krotnie w przypadku mężczyzn i 90-krotnie w przypadku kobiet (zob. wykres). Jeśli chodzi o uwarunkowania genetyczne, uważa się, że za rozwój tego typu cukrzycy odpowiada wiele genów.

sprzyjający rozwojowi
cukrzycy typu 2 – ryzyko
rozwoju cukrzycy typu 2
(z uwzględnieniem wieku)
W przeciwieństwie do pacjentów z jawną cukrzycą typu 2, u osób w stanie przedcukrzycowym (insulinooporność) nie występuje na czczo hiperglikemia. Jednak po teście doustnego obciążenia glukozą (oGTT), który polega na przyjęciu 75 gram tego cukru, jej poziom we krwi przekracza normę (zob. tabelka nr 1), i taką reakcję organizmu określa się mianem nieprawidłowej tolerancji glukozy.
Przez krótki czas, komórki beta wysp trzustkowych są w stanie produkować insulinę przeciwdziałając insulinooporności, dlatego wiele osób w stanie przedcukrzycowym ma podwyższone stężenie tego hormonu we krwi. W większości przypadków jednak, niszczenie komórek beta prowadzi do ograniczenia możliwości produkcji insuliny. Kiedy organizm nie jest już w stanie wytwarzać jej w ilościach odpowiadających podwyższonemu przez insulinooporność zapotrzebowaniu, mamy do czynienia z początkiem cukrzycy typu 2.
Na rozwój hiperglikemii mają wpływ trzy czynniki:
- Insulinooporność tkanek mięśni, powodująca zmniejszenie przenikania glukozy do mięśni.
- Ograniczone wydzielanie insuliny przez trzustkę.
- Zwiększona produkcja glukozy w wątrobie, wskutek obniżonej wrażliwości tego organu na działanie insuliny.
W ostatnich latach udowodniono, że tkanka tłuszczowa i centralny układ nerwowy również odgrywają ważną rolę w mechanizmie powstawania cukrzycy typu 2.
Diagnoza
Objawy
Ogólne wczesne objawy cukrzycy typu 2 to: zmęczenie, złe samopoczucie i wzrost podatności na zakażenia, np. układu moczowego. Kiedy objawy hiperglikemii stają się wyraźniejsze, chorzy nadmiernie wydalają mocz, w którym pojawia się cukier. Prowadzi to do wystąpienie objawów cukrzycy jawnej, zazwyczaj typu 1 – wzrostu częstotliwości oddawania moczu i co za tym idzie wzmożonego pragnienia, a w konsekwencji odwodnienia i spadku wagi ciała.
Badania przesiewowe
W początkowych fazach cukrzycy typu 2, objawy choroby są rzadkie lub w ogóle ich nie ma, dlatego często przez wiele lat nie stawia się właściwej diagnozy. Niestety, to właśnie w tym okresie często dochodzi do rozwoju powikłań okołocukrzycowych (zob. poniżej). Dlatego tak istotne jest przeprowadzanie badań przesiewowych w grupach zagrożonych rozwojem cukrzycy typu 2, takich jak ludzie otyli, osoby, których krewni chorowali lub chorują na cukrzycę, oraz kobiety, u których ta choroba pojawiła się w czasie ciąży. Badania przesiewowe mogą obejmować pomiar poziomu glukozy na czczo lub test obciążenia glukozą. Najistotniejsze kryteria diagnostyczne cukrzycy przedstawia tabelka nr 1.
| W normie | Nieprawidłowy poziom glukozy na czczo lub nieprawidłowy wynik testu obciążenia glukozą | Jawna cukrzyca | |
|---|---|---|---|
| Glukoza na czczo | <110 mg/dl <6.1 mmol/l |
110-125 mg/dl 6.1-6.9 mmol/l |
≥126 mg/dl ≥7.0 mmol/l |
| 2 godz. po teście obciążenia glukozą | <140 mg/dl <7.8 mmol/l |
140-199 mg/dl 7.8-11.1 mmol/l |
≥200 mg/dl ≥11.1 mmol/l |
W przebiegu cukrzycy przede wszystkim trzeba kontrolować poziom glikohemoglobiny (frakcji HbA1c). Im wyższy poziom glukozy we krwi utrzymujący się przez dłuższy czas, tym większa ilość glikohemoglobiny powstałej w wyniku nieenzymatycznego łączenia się cząsteczek glukozy z cząsteczkami hemoglobiny. Ponieważ hemoglobina znajduje się w czerwonych krwinkach, których średnia długość życia wynosi 120 dni, wartość HbA1c wskazuje poziom glukozy utrzymujący się przez ostatnie trzy miesiące. Zwyczajowo, poziom HbA1c poniżej 6,1% uważany jest za normę. U diabetyków dąży się do osiągnięcia poziomu HbA1c poniżej 7,1% lub poniżej 6,5%.
Leczenie
Podstawą leczenia cukrzycy jest edukacja chorych w zakresie patogenzy cukrzycy, jej powikłań, diety i przyjmowania leków, jak również innych aspektów tej choroby.
Wszystkie osoby chore na cukrzycę powinny otrzymać zalecenia odnośnie diety i ruchu oraz, co tyczy się większości przypadków, spadku wagi ciała. Chorzy na cukrzycę typu 2, którzy będą w stanie radykalnie zmienić styl życia i schudnąć, mają duże szanse na wyleczenie. Niestety bardzo niewielu osobom się to udaje.
Jeśli pomimo ulepszonej diety i większej aktywności fizycznej HbA1c utrzymuje się na poziomie powyżej 7,0%, uzasadnione jest leczenie farmakologiczne. Obecnie na rynku jest kilka rodzajów leków przeciwcukrzycowych działających na różne przyczyny hiperglikemii. Metformina zmniejsza syntezę glukozy w wątrobie, pochodne sulfonylomocznika pobudzają wydzielanie insuliny przez komórki beta, a glitazony zwiększają działanie insuliny w tkankach obwodowych.
Jeśli pomimo leczenia farmakologicznego poziom HbA1c przekracza 7,0%, stosuje się insulinoterpię. Pierwszy krok to przyjmowanie insuliny o przedłużonym działaniu przed pójściem spać. Ostatecznie jednak wielu chorych na cukrzycę typu 2, tak jak chorych na cukrzycę typu 1, będzie wymagało pełnej insulinoterapii. Może ona opierać się na dwukrotnym podawaniu insuliny w ciągu dnia, o ściśle wyznaczonych porach, w formie o przedłużonym i krótkim czasie działania. Leczenie może również polegać na wstrzykiwaniu insuliny o przedłużonym działaniu rano lub wieczorem i insuliny o krótkim czasie działania przed posiłkami. Dawki insuliny i pobór pokarmów trzeba odpowiednio dobierać, tak, aby zapobiec hiperglikemii lub hipoglikemii.
Ze względu na wysokie ryzyko pojawienia się problemów z układem sercowo-naczyniowym u diabetyków, niezwykle istotne jest leczenie nie tylko zaburzeń homeostazy glukozy, ale również mogącego wystąpić wysokiego poziomu cholesterolu oraz chorób układu krążenia, na przykład nadciśnienia.
Powikłania
Ze względu na wysokie ryzyko rozwoju powikłań diabetycy żyją znacznie krócej niż osoby zdrowe. Związana z cukrzycą typu 2 mikroangiopatia – zmiany zachodzące w drobnych naczyniach krwionośnych, uważana jest obecnie za najczęstszą przyczynę początku utraty wzroku u dorosłych chorych (retinopatia cukrzycowa), uszkodzenia nerek (nefropatia cukrzycowa) i amputacji (stopa cukrzycowa). Najczęstszym schorzeniem związanym z mikroangiopatią jest neuropatia cukrzycowa, polegająca na uszkodzeniu nerwów obwodowych, najczęściej włókien czuciowych, prowadząca do osłabienia czucia wibracji, temperatury i powodująca ból stóp i rąk. Późniejszym etapom neuropatii cukrzycowej towarzyszy silny ból.
Co więcej, cukrzycy typu 2 towarzyszy makroangiopatia – zmiany w dużych naczyniach krwionośnych oraz dwa do pięciu razy wyższe ryzyko chorób układu krwionośnego, głównie zawału serca i udaru.
Perspektywy
Testuje są obecnie nowe metody podawania insuliny – drogą wziewną i doustnie, jak również nowe substancje lecznicze – skuteczniejsze i nie powodujące tylu skutków ubocznych.
Ważniejsze jednak wydają się działania profilaktyczne, zmierzające do opanowania problemu otyłości i cukrzycy, szczególnie w krajach rozwijających się, dla których prognozowany jest najwyższy wzrost liczby diabetyków.
Review
Czytając ten artykuł, nauczyciele biologii w klasach gimnazjalnych mogą uaktualnić swoją wiedzę na temat zagadnienia, które jest ważne dla każdego człowieka. Na cukrzycę choruje coraz więcej ludzi w krajach uprzemysłowionych i rozwijających się.
Artykuł ten, dla wygody czytelnika podzielony na akapity, porusza każdy aspekt choroby, napisany jest prostym językiem i w przystępny sposób omawia specjalistyczne zagadnienia.
Zalecam wykorzystanie tego artykułu jako podstawy do przeprowadzenia zajęć lekcyjnych poświęconych tematom fizjologii człowieka i edukacji prozdrowotnej. Uczniowie szkół ponadgimnazjalnych mogą wykorzystać artykuł w samodzielnej nauce.
Giulia Realdon, Włochy





