Diabetes mellitus Understand article
Übersetzt von Klaus Dugi. Die Zahl der Patienten mit Diabetes wächst ständig, sowohl in der entwickelten Welt, als auch in Entwicklungs- und Schwellenländern. Klaus Dugi, Professor für Innere Medizin an der Universität Heidelberg beschreibt die Ursachen, Symptome und Behandlung des…
Graphik dankenswerterweise
von Dean Madden zur
Verfügung gestellt
Übersetzt aus dem Altgriechischen bedeutet Diabetes mellitus “honigsüßer Durchfluss” und stammt aus einer Zeit, in der das Schmecken von Patienten-Urin noch zum diagnostischen Repertoire der Ärzte gehörte. Durch den süßen Geschmack des Urins konnte der Diabetes mellitus vom Diabetes insipidus unterschieden werden, einer anderen Erkrankung mit vermehrtem Harnfluss.
Der Begriff Diabetes mellitus umfasst mehrere Krankheitszustände unterschiedlicher Entstehung, die durch eine Erhöhung des Blutzuckerspiegels charakterisiert sind.
Klassifikation
In 1997 haben sich die Welt Gesundheits-Organisation WHO und die Amerikanische Diabetesgesellschaft ADA auf eine neue Klassifikation des Diabetes verständigt. Die häufigsten Diabetesformen sind Typ 1 Diabetes und Typ 2 Diabetes. Typ 1 Diabetes manifestiert sich typischerweise im Kindes- oder Jugendalter, aber Erwachsene können ebenfalls an einem Typ 1 Diabetes erkranken, in manchen Fällen sogar erst in der 5. oder 6. Lebensdekade. Typ 2 Diabetes ist vor allem eine Erkrankung des höheren Lebensalters, aber mit der Zunahme der Adipositas erkranken auch mehr und mehr jüngere Erwachsene und sogar Jugendliche an dieser Form des Diabetes mellitus. Andere Diabetesformen sind z.B. der Schwangerschafts-Diabetes, der Diabetes nach operativer Entfernung der Bauchspeicheldrüse, und seltene genetische Diabetesformen.
Epidemiologie
Ungefähr 90% der Patienten mit Diabetes mellitus haben einen Typ 2 Diabetes. Es wird geschätzt, dass derzeit weltweit ca. 150 Millionen Menschen einen Typ 2 Diabetes haben und es wird erwartet, dass sich diese Zahl innerhalb von 20 Jahren verdoppeln wird. Der Großteil dieser neuen Diabetesfälle wird in Entwicklungs- und Schwellenländern wie Indien und China erwartet. In den USA, wo die Prävalenz (Anteil der Erkranken an der Gesamtbevölkerung zu einem bestimmten Zeitpunkt in Prozent) des Diabetes hoch ist, wird geschätzt, dass einer von drei Amerikanern in seiner Lebenszeit an einem Diabetes erkranken wird.
Pathophysiologie
Normale Situation
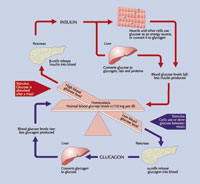
Der Körper bezieht Zucker (Glukose) aus mehreren Quellen. Zum einen wird Zucker im Darm aus der Nahrung aufgenommen, entweder direkt als der Einfachzucker Glukose („Traubenzucker“) oder nachdem komplexere Kohlehydrate (Mehrfachzucker) in Glukose und andere Einfachzucker verdaut wurden. Zum zweiten kann Zucker aus anderen Energieträgern gebildet werden. Dieser Prozess heißt Glukoneogenese und findet vor allem in der Leber statt. Drittens wird Zucker in Leber, Muskeln und anderen Geweben als Glykogen gespeichert. Bei Bedarf wird Glykogen dann wieder in Glukose gespalten und in den Blutstrom abgegeben.
Glukose wird im Blut transportiert und Gewebe, die Glukose als Energieträger benötigen, können diese aus dem Blut aufnehmen. Nach einer Mahlzeit geschieht ca. 80% der gesamten Glukoseaufnahme im Muskelgewebe. Im Nüchternzustand werden jedoch über 50% vom Gehirn aufgenommen. Dieses Ungleichgewicht ist vermutlich dadurch bedingt, dass das Gehirn ausschließlich Glukose als Energieträger nutzen kann und der Körper die Glukoseversorgung des Gehirns sicherstellen muss. Wenn der Blutzucker-Spiegel auf zu niedrige Werte fällt (Hypoglykämie), kommt es zu Hirnleistungsstörungen mit Symptomen wie Konzentrationsschwierigkeiten, Schwindel, Schwarzwerden vor den Augen. In schweren Fällen können Krampfanfälle, Koma und Tod die Folgen sein.
Graphik dankenswerterweise
von Dean Madden zur
Verfügung gestellt
Glukoseaufnahme und –Abgabe werden durch Hormone präzise reguliert. Das wichtigste Hormon in diesem Zusammenhang ist Insulin, da es das einzige ist, das die Blutzuckerspiegel senken kann. Insulin wird von den so genannten Beta- oder Inselzellen der Bauchspeicheldrüse gebildet. Insulin erniedrigt die Glukosespiegel, indem es die Aufnahme von Glukose aus dem Blut in den Geweben fördert, indem es die Glukoneogenese herabsetzt und indem es die Speicherung von Glukose in Form von Glykogen fördert.
Mehrere andere Hormone, nämlich Adrenalin, Glukagon, Schilddrüsen-Hormon und Wachstumshormon, bewirken eine Erhöhung des Blutzuckerspiegels.
Insulinresistenz
Die ganz überwiegende Mehrzahl an Patienten mit Typ 2 Diabetes oder Prä-Diabetes sind durch eine Insulinresistenz charakterisiert. Trotz normaler oder sogar erhöhter Insulinspiegel entfaltet Insulin bei Patienten mit Insulinresistenz eine geringere Wirkung. Periphere Insulinresistenz bedeutet, dass Insulin weniger wirksam in der Vermittlung der Glukose-Aufnahme durch Muskelzellen ist. In der Leber ist Insulin nicht in der Lage, die Produktion neuer Glukose und den Abbau von Glykogen zu Glukose ausreichend zu unterdrücken. Auf diese Weise bewirkt die Insulinresistenz, dass sich die Waage der Glukose-Homoöstase zu hohen Glukosespiegeln (Hyperglykämie) hin neigt.
Typ 1 Diabetes
Typ 1 Diabetes ist eine Autoimmunerkrankung. In Individuen mit einer genetischen Disposition wird eine Entzündung der Beta-Zellen der Bauchspeicheldrüse ausgelöst, wahrscheinlich bedingt durch eine Virusinfektion. Da nur die Beta-Zellen überhaupt Insulin herstellen und in die Blutbahn abgeben können, folgt der Entzündung ein vollständiger Insulinmangel. Aus diesem Grund benötigen alle Typ 1 Diabetiker eine Insulin-Therapie. Die einzige Ausnahme ist die so genannte ‘Honeymoon Periode’, die manche Patienten kurz nach Diagnosestellung erfahren und die bedingt ist durch eine gewisse Insulinsekretion, die zu Beginn des Typ 1 Diabetes manchmal noch bestehen kann.
Typ 2 Diabetes
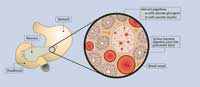
Bauchspeicheldrüse
Graphik dankenswerterweise
von Dean Madden zur
Verfügung gestellt
Der Typ 2 Diabetes ist ein Paradebeispiel für eine Erkrankung, die auf einer Kombination genetischer und Umwelt-Faktoren beruht. Der genetische Einfluss ist größer als beim Typ 1 Diabetes: ein eineiiger Zwilling eines Typ 2 Diabetikers wird fast immer ebenfalls einen Typ 2 Diabetes entwickeln. Andererseits spielen Lebensstil-Faktoren wie Ernährung und körperliche Aktivität eine entscheidende Rolle; in Zeiten von Nahrungsknappheit beispielsweise ist die Zahl der Neuerkrankungen an Typ 2 Diabetes extrem niedrig.
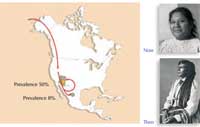
Diabetes bei Pima Indianern:
Gen-Umwelt-Interaktion
Ein gutes Beispiel für die Verzahnung von Genetik und Lebensstil stellen die Pima Indianer dar. Diese Indianer haben genetisch bedingt insgesamt ein deutlich erhöhtes Diabetes-Risiko. Von den Indianern, die in Mexiko leben, haben jedoch nur ca. 8% einen Typ 2 Diabetes, wogegen ca. 50% der Indianer einen Diabetes haben, die in die USA ausgewandert sind, wo der Lebensstil bewegungsärmer ist und einfacher Zugang zu Energie-dichten (fettigen) Nahrungsmitteln besteht.
Der bedeutendste Risikofaktor für die Entwicklung eines Typ 2 Diabetes ist die Adipositas. Epidemiologische Studien haben gezeigt, dass stark adipöse Männer und Frauen (Body Mass Index >35) im Vergleich zu Normgewichtigen ein 60 bzw. 90fach erhöhtes Risiko haben, einen Typ 2 Diabetes zu entwickeln (siehe Abbildung 5). Bezüglich der Genetik ist Typ 2 Diabetes eine multifaktorielle Erkrankung, für die kein Einzelgen verantwortlich ist.

für einen Typ 2 Diabetes
Im Gegensatz zu Patienten mit einem manifesten Typ 2 Diabetes, haben Patienten mit einem Prä-Diabetes (durch Insulinresistenz charakterisiert) im Nüchternzustand keine Hyperglykämie. Nach einer Belastung in Form eines oralen Glukosetoleranztestes (oGTT), bei dem 75 Gramm Glukose zugeführt werden, zeigen Patienten einen pathologisch erhöhten Glukosespiegel (siehe Tabelle 1). Diese Patienten werden daher als Glukose-intolerant bezeichnet.
Für eine begrenzte Zeit können die Beta-Zellen der Bauchspeicheldrüse noch ausreichend Insulin produzieren, um die Insulinresistenz auszugleichen. Aus diesem Grund haben prä-diabetische Patienten typischerweise sogar erhöhte Plasma-Insulinspiegel. Bei den meisten Patienten sterben über die Zeit mehr Beta-Zellen ab als dass neue gebildet werden. Wenn der Insulinbedarf die Produktions-Kapazität der Beta-Zellen übersteigt, entwickelt der Patient einen manifesten Typ 2 Diabetes.
Drei wesentliche Faktoren tragen zur Hyperglykämie bei:
- Insulinresistenz im Muskelgewebe, die dazu führt, dass die Muskelzellen zu wenig Glukose aus der Blutbahn aufnehmen
- Eingeschränkte Insulin-Sekretion der Bauchspeicheldrüse
- Aufgrund der hepatischen Insulinresistenz eine erhöhte Glukose-Produktion durch die Leber
In den letzten Jahren wurde außerdem gezeigt, dass das Fettgewebe und das zentrale Nervensystem ebenfalls wichtige Rollen in der Entstehung (Pathogenese) des Typ 2 Diabetes spielen.
Diagnostik
Symptome
Unspezifische frühe Symptome (Beschwerden) des Diabetes sind u.a. Müdigkeit, Abgeschlagenheit und eine Neigung zur Entwicklung von Infektionen, z.B. der ableitenden Harnwege (Blasenentzündung). Wenn die Blutzuckerspiegel stark ansteigen, scheiden die Patienten Glukose mit dem Urin aus und die Harnmenge steigt an. Dies führt zu den Symptomen eines ausgeprägten Diabetes, die auch die klassischen Erst-Beschwerden eines Typ 1 Diabetes sind: Durst und vermehrter Harndrang, der zu Flüssigkeitsverlust (Dehydratation) und Gewichtsverlust führt.
Screening (Vorsorge-Untersuchung)
Im frühen Stadium des Typ 2 Diabetes haben Patienten wenige oder keine Symptome und bleiben daher oft über Jahre undiagnostiziert. Unglücklicherweise entwickeln sich während dieser Phase bereits häufig Komplikationen (siehe unten). Es ist daher von sehr großer Bedeutung, Individuen zu untersuchen (zu screenen), die ein erhöhtes Risiko haben, einen Typ 2 Diabetes zu entwickeln. Darunter fallen Adipöse, Verwandte von Typ 2 Diabetikern und Frauen, die in der Schwangerschaft einen Diabetes entwickelt haben. Das Screening kann entweder durch eine Bestimmung des Nüchtern-Glukosespiegels oder mittels eines oGTT (siehe oben) erfolgen. Die wichtigsten Kriterien für die Diagnosestellung eines Diabetes sind in Tabelle 1 dargestellt.
| Normal | Gestörte Nüchternglukose oder Glukose-Intoleranz | Manifester Diabetes | |
|---|---|---|---|
| Nüchternglukose | <110 mg/dl <6.1 mmol/l |
110-125 mg/dl 6.1-6.9 mmol/l |
≥126 mg/dl ≥7.0 mmol/l |
| 2 h nach oGTT | <140 mg/dl <7.8 mmol/l |
140-199 mg/dl 7.8-11.1 mmol/l |
≥200 mg/dl ≥11.1 mmol/l |
Der wichtigste Parameter, um die Einstellung eines Diabetes zu überwachen, ist das glykosylierte Hämoglobin (HbA1c). Je höher der Glukosewert über die Zeit ist, desto mehr nicht-enzymatische Glykosylierung des Hämoglobins wird erfolgen. Da Hämoglobin in roten Blutkörperchen transportiert wird, die eine Lebensspanne von ca. 120 Tagen haben, ist der HbA1c Wert ein Maß für die Stoffwechsellage der letzten ca. 3 Monate. In den meisten Messverfahren wird ein HbA1c Wert <6.1% als normal angesehen. Der angestrebte Zielwert für Diabetiker beträgt <7.0% oder sogar <6.5%.
Therapie
Die Grundlage jeder Diabetes-Therapie ist eine intensive Schulung der Patienten über die Entstehung der Erkrankung, diabetische Komplikationen, Ernährungs- und medikamentöse Therapie sowie andere Aspekte der Erkrankung.
Alle Diabetiker müssen bezüglich einer geeigneten Ernährung, der Bedeutung körperlicher Aktivität, sowie in den meisten Fällen der Notwendigkeit Gewicht zu verlieren aufgeklärt werden. Diejenigen Typ 2 Diabetiker, denen es gelingt ihren Lebensstil radikal zu ändern und einen erheblichen Teil ihres Übergewichtes zu verlieren, haben eine gute Chance, allein durch diese Maßnahmen wieder zu gesunden und ihre Blutzuckerspiegel zu normalisieren. Leider gelingt eine solche Lebensstil-Umstellung nur einer kleinen Minderheit der Patienten.
Wenn der HbA1c Wert trotz Ernährungs- und Bewegungs-Therapie über 7.0% bleibt, ist eine medikamentöse Therapie angezeigt. Mehrere anti-diabetische Medikamente in Tablettenform, die bei verschiedenen Ursachen der Hyperglykämie ansetzen, sind derzeit auf dem Markt. Metformin reduziert die Glukoseabgabe der Leber, Sulfonylharnstoffe erhöhen die Insulinsekretion der Bauchspeicheldrüse, Alpha-Glukosidase-Hemmer verringern die Glukose-Aufnahme im Darm und die so genannten Glitazone verringern die periphere Insulinresistenz.
Wenn der HbA1c Wert trotz einer medikamentösen Therapie über 7.0% bleibt, ist eine Therapie mit Insulin notwendig. Der erste Schritt ist oft die Gabe eines langwirksamen Insulins zur Nacht. Schließlich werden viele Typ 2 Diabetiker, so wie alle Typ 1 Diabetiker, eine komplette Insulintherapie benötigen. Diese wird entweder die zweimal tägliche Gabe einer festen Mischung aus kurz- und langwirksamen Insulin sein oder eine modernere, so genannte intensivierte Therapie nach dem Basis-Bolus-Konzept. Dabei wird ein langwirksames Insulin abends und/oder morgens appliziert (Basis) und eine kurzwirksames Insulin wird zu den Mahlzeiten gegeben (Bolus). Insulininjektionen und Nahrungsaufnahme müssen eng aufeinander abgestimmt werden, um zu hohe und zu niedrige Glukosespiegel möglichst zu vermeiden.
Aufgrund des hohen Risikos für Diabetiker Herz-Kreislauf-Erkrankungen zu erleiden (siehe unten), ist es von großer Bedeutung, nicht nur die Glukosestörung zu behandeln, sondern auch andere Risikofaktoren für Herz-Kreislauf-Erkrankungen, d.h. den Blutdruck und die Cholesterinspiegel zu senken.
Diabetische Komplikationen
Aufgrund der häufigen Komplikationen verringert ein Diabetes signifikant die Lebenserwartung. Die Erkrankung der kleinen Blutgefäße (mikrovaskuläre Komplikationen) führen dazu, dass Diabetes in der Industrialisierten Welt gegenwärtig die häufigste Ursache von Erblindung im Erwachsenenalter (diabetische Retinopathie), Nierenversagen (diabetische Nephropathie) und Amputationen (diabetischer Fuß) ist. Die häufigste mikrovaskuläre Komplikation ist die diabetische Neuropathie, welche typischerweise eine Erkrankung der peripheren sensorischen Nerven ist und zu einer Einschränkung der Wahrnehmungsfähigkeit von Vibration, Temperatur und Schmerz in Füßen und Händen führt. In späteren Stadien kann die diabetische Neuropathie zu starken Schmerzen führen.
Außerdem ist der Typ 2 Diabetes mit Komplikationen der großen Blutgefäße (makrovaskuläre Komplikationen) assoziiert, und dadurch mit einem zwei- bis fünffach erhöhten Risiko von Herz-Kreislauf-Erkrankungen, vor allem Herzinfarkt und Schlaganfall.
Ausblick
Neue Anwendungsformen von Insulin – inhalierbares und orales –, sowie Medikamente mit verbesserter Wirkung und geringeren Nebenwirkungen werden gegenwärtig in klinischen Studien getestet.
Von noch größerer Bedeutung wären jedoch präventive Maßnahmen, um das weltweite Anwachsen von Adipositas und Diabetes besonders in Entwicklungs- und Schwellenländern zu bekämpfen, in denen die meisten neuen Diabetes-Fälle entstehen werden.
Review
Dieser Artikel eignet sich, um Biologie-Lehrer in weiterbildenden Schulen bezüglich des Diabetes mellitus auf den neuesten Stand zu bringen, ein Thema von generellem Interesse und sozialer Relevanz. Diese Erkrankung wird in den industrialisierten Ländern und sogar in Entwicklungsländern immer häufiger.
Der Text, der in Parapraphen gegliedert ist, welche die Informationssuche erleichtern, berücksichtigt jeden Aspekt der Erkrankung, ist in einfachem Stil geschrieben und erklärt die technischen Begriffe verständlich.
Ich empfehle die Verwendung dieses Materials als eine Basis für Aktivitäten im Klassenzimmer über die menschliche Physiologie und Gesundheitserziehung. Gymnasialschüler würden ebenfalls davon profitieren, den Artikel als Informationsquelle für selbständiges Arbeiten zu nutzen.
Giulia Realdon, Italien





